Um estudo realizado no Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto (HCFMRP), da USP, mapeou as comunidades de microrganismos que habitam as unidades de tratamento intensivo (UTIs) da instituição. Os autores da pesquisa observaram diferenças na composição da microbiota das superfícies das UTIS e, também, que muitas bactérias potencialmente causadoras de doenças que vivem nesses locais são resistentes aos produtos de limpeza utilizados para minimizar o risco de infecções hospitalares. Os resultados foram publicados 28 de agosto em artigo na revista especializada Frontiers in Public Health.
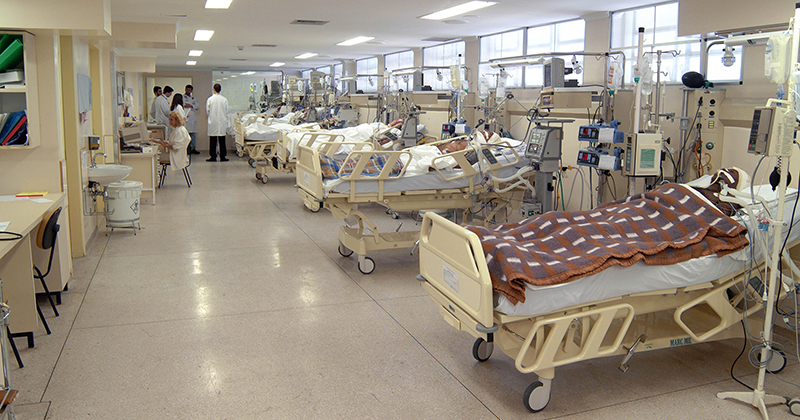 Comparando dados de diferentes amostras, pesquisadores verificaram que biodiversidade de bactérias é maior na UTI neonatal do que na UTI adulta, o que pode ter a ver com uma maior quantidade de pessoas que circulam no local. Na imagem, o Centro de Terapia Intensiva do HCFMRP – Foto: Banco de imagens / HCFMRP
Comparando dados de diferentes amostras, pesquisadores verificaram que biodiversidade de bactérias é maior na UTI neonatal do que na UTI adulta, o que pode ter a ver com uma maior quantidade de pessoas que circulam no local. Na imagem, o Centro de Terapia Intensiva do HCFMRP – Foto: Banco de imagens / HCFMRP
Pesquisa alerta: antibiótico não é o único fator influenciando o aparecimento de bactérias multirresistentes. Chamou atenção dos pesquisadores o fato de várias amostras extraídas de celulares de enfermeiros serem similares às da UTI – Foto: Marcos Santos / USP Imagens…
Segundo dados dos Centros de Controle e Prevenção de Doenças (CDC, na sigla em inglês) dos Estados Unidos, naquele país as infecções hospitalares matam cerca de 72 mil pessoas por ano e geram custos estimados de US$ 97 a 147 bilhões. No Brasil, dados de 2014 referentes às UTIs de 1.692 hospitais apontaram a incidência de cinco infecções primárias da corrente sanguínea laboratorial a cada mil catéteres venosos centrais por dia em UTI adulto. Esse tipo de infecção é um dos mais comuns dentro de hospitais. Essas informações constam no documento que apresenta as metas do Programa Nacional de Prevenção e Controle de Infecções Relacionadas à Assistência à Saúde (2016-2020). O documento foi publicado pela Agência Nacional de Vigilância Sanitária (Anvisa).
A pesquisa no interior de São Paulo foi feita a partir de uma parceria da Comissão de Controle de Infecções Hospitalares do HCFMRP com pesquisadores da Faculdade de Filosofia, Ciências e Letras de Ribeirão Preto (FFCLRP) da USP. O mapeamento utilizou técnicas de sequenciamento de nova geração. São técnicas que permitem identificar uma quantidade de gêneros e espécies de microrganismos muito maior do que o cultivo em laboratório.
“Como não precisa cultivar previamente, conseguimos extrair DNA de microrganismos cultiváveis e não cultiváveis. Os não cultiváveis requerem algumas condições que não somos capazes de imitar em laboratório. Normalmente são os mais extremófilos, ou seja, que vivem nos ambientes mais extremos”, conta a microbiologista María Eugenia Guazzaroni, professora da FFCLRP e uma das autoras do estudo. Ela explica que, atualmente, cerca de 97% das bactérias de qualquer tipo de amostra não são cultiváveis.
A intenção da pesquisa foi avaliar a qualidade da limpeza concorrente das UTIs adulta e neonatal do hospital. Limpeza concorrente é um protocolo que determina que profissionais de enfermagem devem limpar os leitos da UTI diariamente, ainda durante a internação dos pacientes. O enfermeiro ou enfermeira limpa toda a área em torno do paciente, incluindo colchão, bombas de infusão e respirador para diminuir a concentração de microrganismos no ambiente e prevenir transmissões de um paciente para outro.
Para mapear as comunidades de microrganismos, foi preciso coletar amostras nas superfícies onde a limpeza concorrente deve ser realizada. A coleta foi feita em dias de funcionamento normal, sem que as equipes de enfermagem tivessem sido previamente avisadas que haveria qualquer inspeção. A ideia era, que, sem o aviso, seria possível obter um retrato mais fiel da microbiota que habita as UTIs no cotidiano. Um pesquisador da FFCLRP ficou responsável por extrair as amostras das superfícies de colchões, camas, maçanetas, respiradores e outros equipamentos. Ele também recolheu amostras das superfícies de computadores, celulares e pastas de prontuários que estavam no local. As coletas foram feitas antes e logo após a limpeza concorrente.
No laboratório, os pesquisadores usaram o sequenciamento de nova geração para isolar o DNA de todos os microrganismos presentes nas amostras. A partir desses dados, eles optaram por fazer algo chamado estudo de diversidade, que usa um marcador genético para identificar a classificação filogenética dos microrganismos presentes na amostra. No caso, eles utilizaram o gene do RNA ribossômico 16S – um gene muito bem conservado porque está relacionado a uma organela essencial para a sobrevivência das bactérias.
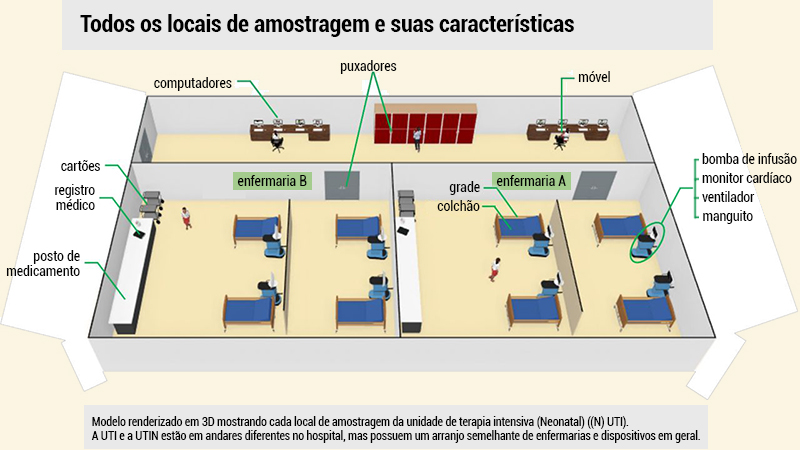 Lista de microrganismos identificados inclui habitantes comuns dos hospitais, como as bactérias dos gêneros Klebsiella, Pseudomonas, Staphylococcus, Enterococcus, Acinetobacter e Escherichia. A distribuição deles variou de uma superfície para outra – Infográfico: Reprodução – Frontiers in Public Health
Lista de microrganismos identificados inclui habitantes comuns dos hospitais, como as bactérias dos gêneros Klebsiella, Pseudomonas, Staphylococcus, Enterococcus, Acinetobacter e Escherichia. A distribuição deles variou de uma superfície para outra – Infográfico: Reprodução – Frontiers in Public Health
A lista de microrganismos identificados por esse método inclui habitantes comuns dos hospitais, como as bactérias dos gêneros Klebsiella, Pseudomonas, Staphylococcus, Enterococcus, Acinetobacter e Escherichia. No entanto, a distribuição deles variou de uma superfície para outra. Comparando os dados de diferentes amostras, os pesquisadores verificaram que a biodiversidade de bactérias é maior na UTI neonatal do que na UTI adulta, o que pode ter a ver com uma maior quantidade de pessoas que circulam pelo local. E nas superfícies próximas aos pacientes, a microbiota ganhava uma “impressão digital” particular, quando comparada com superfícies das estações de trabalho.
A pesquisa alerta para o fato de que o uso de medicamentos antibióticos não é o único fator influenciando o aparecimento de bactérias multirresistentes. “O mais interessante foi ver que depois da limpeza concorrente, mesmo se reduzindo o número de microrganismos, muitos dos gêneros mais preocupantes, que são os potencialmente patogênicos, não mudavam. Mesmo que as enfermeiras fizessem a limpeza concorrente com ciência, como usavam o mesmo produto químico todos os dias, essas bactérias patogênicas já estavam adaptadas a esse produto químico, então eram resilientes. Era o mesmo que não passar nada”, destaca Eugenia Guazzaroni.
Além da frequência de bactérias resistentes aos materiais de limpeza, a docente da FFCLRP conta que chamou a atenção o fato de várias amostras extraídas de celulares apresentarem características similares às das UTIs. “Os celulares imitavam a microbiota do próprio ambiente, entende? Isso quer dizer que a enfermeira está menosprezando as bactérias habitantes daquele lugar”, afirma a microbiologista.
De acordo com Mayra Menegueti, professora da Escola de Enfermagem de Ribeirão Preto e integrante da Comissão de Controle de Infecção Hospitalar do HCFMRP, os resultados do estudo não permitem determinar se a quantidade de bactérias resistentes à limpeza concorrente é suficiente para que haja transmissão de doenças. “Ainda queremos fazer outros estudos para determinar qual seria a carga mínima que passaria para a mão do profissional e poderia passar para outros pacientes”, diz a docente, que também é coautora do artigo publicado na Frontiers in Public Health.
A pesquisa contou com o apoio financeiro da Fapesp.
Jornal da USP
Editor Local de Saúde: Willen Benigno de Oliveira Moura
Editor Local de Saúde: Willen Benigno de Oliveira Moura
